
![]()
人体の臓器の中で、生命維持に必要な臓器と必要ではない臓器があります。肝臓と腎臓は生命を維持する臓器で、そのため重要なものは「肝腎」と云われています(心臓も生命維持臓器の筆頭にありますので「肝心」とも云います)。ところで肝臓と腎臓には相互関係があります。(1)肝臓が悪いと腎臓が被害を被ること、ならびに(2)腎臓が悪いと肝臓が損をする、の逆方向の影響です。これら二つの経路には、どちらもC型肝炎ウイルス(HCV)が絡んでいます。ですから今回のお話は肝臓、腎臓とHCVの三題噺となります。
透析患者のHCV感染
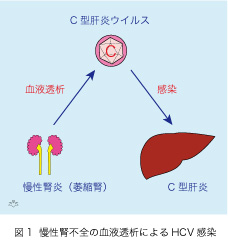 今回の主題ではありませんが、簡単な方の「腎臓が悪くなると肝臓が損をする」から始めましょう(図1)。糸球体腎炎や糖尿病性腎症などの腎臓病が進行すると、慢性腎不全となり腎臓が萎縮します。腎臓は、かなり余裕のある臓器ですが、機能が10分の1以下になると(片方で100グラムある腎臓が、数10グラムに縮小します)、生命を維持できなくなります。腎臓は二つありますから親族からの生体腎移植が受けられれば、最善です。外国で広く実施されている、死体腎移植は、倫理的な観点から日本では殆ど行われていません。ですから、機械をつかって血液を濾過しきれいにする「血液透析」が慢性腎不全の治療法で主流となります。現在日本で血液透析(通常は週3回)を受けておられる患者さんが、30万人以上もいます。
今回の主題ではありませんが、簡単な方の「腎臓が悪くなると肝臓が損をする」から始めましょう(図1)。糸球体腎炎や糖尿病性腎症などの腎臓病が進行すると、慢性腎不全となり腎臓が萎縮します。腎臓は、かなり余裕のある臓器ですが、機能が10分の1以下になると(片方で100グラムある腎臓が、数10グラムに縮小します)、生命を維持できなくなります。腎臓は二つありますから親族からの生体腎移植が受けられれば、最善です。外国で広く実施されている、死体腎移植は、倫理的な観点から日本では殆ど行われていません。ですから、機械をつかって血液を濾過しきれいにする「血液透析」が慢性腎不全の治療法で主流となります。現在日本で血液透析(通常は週3回)を受けておられる患者さんが、30万人以上もいます。
血液透析には肝炎ウイルスに代表される、「血液伝搬性ウイルス」に感染する危険が伴います。
慢性腎不全には貧血が伴いますので以前は定期的な輸血が必要でした。造血作用をもつ組換え型の「エリスロポエチン」が開発されて以来、輸血の必要が殆どなくなり、この問題は解決されました。しかし、血管に針を刺して血液を透析装置の中に循環させる操作は、依然として続けられています。透析には血液を凝固させないための抗凝固剤(ヘパリン)の静脈注射が必要です。それに伴って血液伝搬性ウイルスに感染する機会が多いのです。透析操作によってHCVに感染すればC型肝炎になりますので、元はといえば腎臓が悪いために、肝臓が損をする結果となります。
 透析患者のHCV感染頻度には二通りあります。一つはある時点で(たとえば現在)ある施設の透析患者全員にHCV抗体とウイルス遺伝子であるHCV RNAの測定を施行して、全体の何パーセントがHCVに感染しているか、を調べる方法です。これは感染率(英語でprevalence)と呼ばれています。もう一つは、一定の期間内(通常は1年間)に、当初は感染していなかった透析患者の何パーセントがHCVに新規感染したかで、感染発症率(英語ではincidence)です。日本語ではいずれも感染率(頻度)となってしまうので、混同されることがありますが英語圏では、疫学的にprevalenceとincidenceは明確に区別されています。
透析患者のHCV感染頻度には二通りあります。一つはある時点で(たとえば現在)ある施設の透析患者全員にHCV抗体とウイルス遺伝子であるHCV RNAの測定を施行して、全体の何パーセントがHCVに感染しているか、を調べる方法です。これは感染率(英語でprevalence)と呼ばれています。もう一つは、一定の期間内(通常は1年間)に、当初は感染していなかった透析患者の何パーセントがHCVに新規感染したかで、感染発症率(英語ではincidence)です。日本語ではいずれも感染率(頻度)となってしまうので、混同されることがありますが英語圏では、疫学的にprevalenceとincidenceは明確に区別されています。
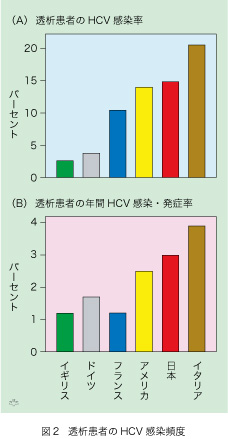
困ったことに、透析患者のHCV感染率は文明国でもかなり高いのです(図2A)。感染発症率(図2B)は、感染率とほぼ並行しています。イギリスとドイツは優等生ですが、残念ながら日本はアメリカ、イタリアと並んでよい成績を上げていません。多くの透析施設の平均値ですが日本のHCVの年間感染発症率が3%にも及んでいる現状があります。感染発症率がゼロにならない限り、透析患者のHCV感染率は、透析期間が長くなるほど上昇します。図には含まれていませんが発展途上国と政情不安定諸国ではもっと頻度が高くなります。たとえば感染率が45%で感染発症率が5%以上の国々もあります。
全ての人為的行為には優劣(上手と下手)があり、透析に伴うHCV感染も例外ではありません。結果として、同一国内でも感染発症率がゼロの施設がありますし逆に平均値の数倍も高い施設もあるのです。つまるところは感染症ですから、HCVに感染している透析患者の血液が、感染していない患者の血管中に混入しないための無菌操作と厳密な衛生管理が不可欠で、その差が表に出てきます。多大な努力が必要ですが、透析手技の改良を徹底すればHCVの新規感染はなくなりますから「腎臓のために肝臓が損をする」ことは、ずっと少なくなる筈です。
HCV感染と寒冷グロブリン血症
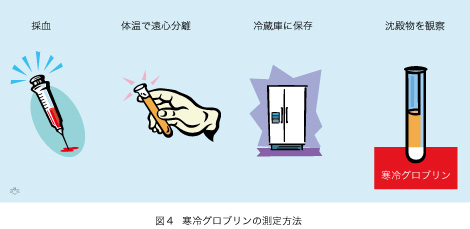
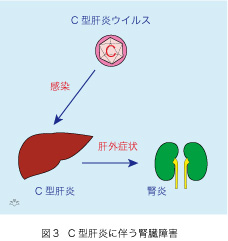 次に本題の「肝臓が悪いので腎臓が迷惑する」の構図があります(図3)。HCVはC型肝炎を発症させますが、肝臓以外にも障害を及ぼします。その代表として腎炎があります。これを理解していただくために、腎障害の原因となる寒冷グロブリン(クリオグロブリン [cryoglobulin])を理解する必要があります。端的に云うと血清を低温で保存しておく間に生ずる沈殿物で、本体は免疫グロブリン(抗体)です。寒冷グロブリンの検査は、とても簡単です(図4)。先ず採血して凝固した後に血清を分離しますが、この間中は血液の入った試験管を体温(摂氏37度)に保っておくことが必要です。次に分離した血清を数日間冷蔵庫(摂氏4度)に保管します。その間に生じた、寒冷グロブリンが試験管の底に沈殿しますので、あり・なしと容積を肉眼で判定できます。寒冷グロブリンは温度を体温に戻すと消失します。
次に本題の「肝臓が悪いので腎臓が迷惑する」の構図があります(図3)。HCVはC型肝炎を発症させますが、肝臓以外にも障害を及ぼします。その代表として腎炎があります。これを理解していただくために、腎障害の原因となる寒冷グロブリン(クリオグロブリン [cryoglobulin])を理解する必要があります。端的に云うと血清を低温で保存しておく間に生ずる沈殿物で、本体は免疫グロブリン(抗体)です。寒冷グロブリンの検査は、とても簡単です(図4)。先ず採血して凝固した後に血清を分離しますが、この間中は血液の入った試験管を体温(摂氏37度)に保っておくことが必要です。次に分離した血清を数日間冷蔵庫(摂氏4度)に保管します。その間に生じた、寒冷グロブリンが試験管の底に沈殿しますので、あり・なしと容積を肉眼で判定できます。寒冷グロブリンは温度を体温に戻すと消失します。
寒冷グロブリンは、HCV感染と密接な関係があります。1989年にHCVが発見されてから明らかになったのですが、寒冷グロブリン血症がある患者さん(紫斑、関節痛と疲労感が三大症状です)の大多数がHCVに感染しています。逆にHCV感染者を調べると、約50%で寒冷グロブリンが陽性です。
寒冷グロブリン血症に伴う膜性増殖性腎炎
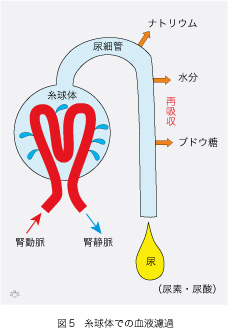 寒冷グロブリンは、特殊な型の腎炎(膜性増殖性腎炎)を起こします。そのメカニズムを理解するために、腎臓の機能を知っておくことが必要です。血液中の老廃物を尿中に排泄することが腎臓の仕事です。それは、糸球体がやってくれています。糸が沢山つまった毬のように見えますので、糸球体の名がつきました。糸のように見えるのは毛細血管で沢山ありますが、大幅に省略したところ電球のフィラメントのようになりました(図5)。糸球体は片方の腎臓に約100万個ありますから左右合計で200万個となります。腎動脈を経由して細分化した毛細血管から血液が糸球体に流れ込みます。そこで毎分1,200ミリリットル(mL)もの血液が濾過されて分子量4万以下の血液成分が(血球とタンパク以外のすべて)一旦小さな袋の中に蓄えられます。合計すると、1分間に約100 mLの液体が濾過されています。その中には水分、ナトリウムなどの電解質とブドウ糖(血糖)など体に必要な物質が含まれていますが、これらはほぼ全てが尿細管で再吸収されます。最終的に1分間に約1 mLが尿として排泄されます。その中には尿素(タンパクの代謝産物)と尿酸(核酸の代謝産物)などの有害物質が含まれています。
寒冷グロブリンは、特殊な型の腎炎(膜性増殖性腎炎)を起こします。そのメカニズムを理解するために、腎臓の機能を知っておくことが必要です。血液中の老廃物を尿中に排泄することが腎臓の仕事です。それは、糸球体がやってくれています。糸が沢山つまった毬のように見えますので、糸球体の名がつきました。糸のように見えるのは毛細血管で沢山ありますが、大幅に省略したところ電球のフィラメントのようになりました(図5)。糸球体は片方の腎臓に約100万個ありますから左右合計で200万個となります。腎動脈を経由して細分化した毛細血管から血液が糸球体に流れ込みます。そこで毎分1,200ミリリットル(mL)もの血液が濾過されて分子量4万以下の血液成分が(血球とタンパク以外のすべて)一旦小さな袋の中に蓄えられます。合計すると、1分間に約100 mLの液体が濾過されています。その中には水分、ナトリウムなどの電解質とブドウ糖(血糖)など体に必要な物質が含まれていますが、これらはほぼ全てが尿細管で再吸収されます。最終的に1分間に約1 mLが尿として排泄されます。その中には尿素(タンパクの代謝産物)と尿酸(核酸の代謝産物)などの有害物質が含まれています。
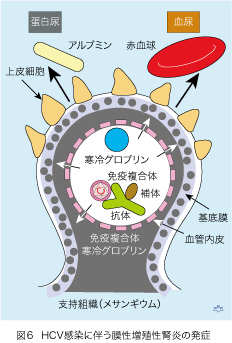 糸球体が濾過機能を持っていることが、血液中に異常物質が生じたとき「罪なきい腎臓」がとばっちりを受け、その結果として腎炎となる原因であり宿命でもあります。少々込み入った話となりますが、HCV感染によって起こる膜性増殖性腎炎の仕組みをご説明します(図6)。電球フィラメントのような、糸球体毛細血管の一本を輪切りにした、とお考えください。篩の役をしているのは、基底膜と呼ばれる薄い膜で、これが血液中のタンパク(アルブミン)と赤血球を濾過液中に排出しないための砦になっています。HCV感染に伴う寒冷グロブリンは、基底膜の下に沈着し篩の目を広げてしまいますのでタンパク尿と血尿の原因となります。また、寒冷グロブリンは血管を支えて糸球体の構造を保つ組織(メサンギウム)にも蓄積して、そこに細胞が動員されて増殖します。基底膜が厚くなり細胞が増えますので「膜性増殖性腎炎」と呼ばれています。タンパク尿が増えますと、血液中のアルブミン濃度が低下し、むくみ(浮腫)を生じて「ネフローゼ症候群」が発症します。またHCVの成分がHCV抗体と結合して補体を活性化させると、血液中に「免疫複合体」が発生します。免疫複合体は基底膜に沈着して腎障害を起こしますから、膜性増殖性腎炎を悪化させます。
糸球体が濾過機能を持っていることが、血液中に異常物質が生じたとき「罪なきい腎臓」がとばっちりを受け、その結果として腎炎となる原因であり宿命でもあります。少々込み入った話となりますが、HCV感染によって起こる膜性増殖性腎炎の仕組みをご説明します(図6)。電球フィラメントのような、糸球体毛細血管の一本を輪切りにした、とお考えください。篩の役をしているのは、基底膜と呼ばれる薄い膜で、これが血液中のタンパク(アルブミン)と赤血球を濾過液中に排出しないための砦になっています。HCV感染に伴う寒冷グロブリンは、基底膜の下に沈着し篩の目を広げてしまいますのでタンパク尿と血尿の原因となります。また、寒冷グロブリンは血管を支えて糸球体の構造を保つ組織(メサンギウム)にも蓄積して、そこに細胞が動員されて増殖します。基底膜が厚くなり細胞が増えますので「膜性増殖性腎炎」と呼ばれています。タンパク尿が増えますと、血液中のアルブミン濃度が低下し、むくみ(浮腫)を生じて「ネフローゼ症候群」が発症します。またHCVの成分がHCV抗体と結合して補体を活性化させると、血液中に「免疫複合体」が発生します。免疫複合体は基底膜に沈着して腎障害を起こしますから、膜性増殖性腎炎を悪化させます。
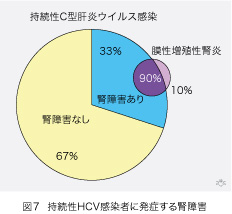 詳しく調べると持続性HCV感染者の3分の1でタンパク尿か血尿が検出されますので、HCV感染に伴う潜伏性腎障害の頻度はかなり高いのです(図7)。しかし腎障害がネフローゼを伴う臨床的な膜性増殖性腎炎にまで進行するのは、そのごく一部です。一方、膜性増殖性腎炎患者の90%はHCVに感染していますので、HCVがこの疾患の主因であると云うことができます。HCV感染と膜性増殖性腎炎の深いつながりと幅広い底辺が、良く理解できます。
詳しく調べると持続性HCV感染者の3分の1でタンパク尿か血尿が検出されますので、HCV感染に伴う潜伏性腎障害の頻度はかなり高いのです(図7)。しかし腎障害がネフローゼを伴う臨床的な膜性増殖性腎炎にまで進行するのは、そのごく一部です。一方、膜性増殖性腎炎患者の90%はHCVに感染していますので、HCVがこの疾患の主因であると云うことができます。HCV感染と膜性増殖性腎炎の深いつながりと幅広い底辺が、良く理解できます。
HCVが全ての元凶
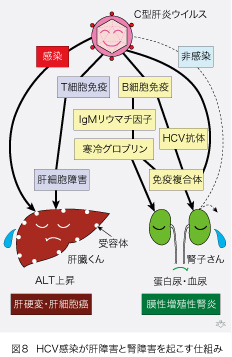 「腎臓から肝臓」と「肝臓から腎臓」へと、二通りの影響をお話ししてきましたが、なんと云っても、HCVが一番悪いのです。肝臓は、間違いなくHCV感染で最大の被害者です(図8)。肝細胞の表面には、HCVに対する受容体(レセプター)があります。感染源から血液中に侵入したHCVは、それを頼りに肝細胞に付着し中に入って増殖します。宿主は、HCVの構成成分である蛋白質に対しT細胞(リンパ球)が免疫反応して、細胞障害性免疫反応を起こします。それがHCVに感染している肝細胞を認識して、攻撃し破壊します。その課程で血液中にトランスアミナーゼ(ALT [GPTともいいます])が流出して、その値が高くなります。肝炎が長びくと、その修復課程で線維化が起こり、肝硬変となります。それが持続すると肝細胞が刺激を受け異常増殖します。その結果として肝細胞癌が発症することにもなります。
「腎臓から肝臓」と「肝臓から腎臓」へと、二通りの影響をお話ししてきましたが、なんと云っても、HCVが一番悪いのです。肝臓は、間違いなくHCV感染で最大の被害者です(図8)。肝細胞の表面には、HCVに対する受容体(レセプター)があります。感染源から血液中に侵入したHCVは、それを頼りに肝細胞に付着し中に入って増殖します。宿主は、HCVの構成成分である蛋白質に対しT細胞(リンパ球)が免疫反応して、細胞障害性免疫反応を起こします。それがHCVに感染している肝細胞を認識して、攻撃し破壊します。その課程で血液中にトランスアミナーゼ(ALT [GPTともいいます])が流出して、その値が高くなります。肝炎が長びくと、その修復課程で線維化が起こり、肝硬変となります。それが持続すると肝細胞が刺激を受け異常増殖します。その結果として肝細胞癌が発症することにもなります。
一方腎臓の細胞には受容体が存在しないので、HCVが直接感染することはありません。HCVの腎臓に対する影響は、すべて間接的に起こります。HCVはBリンパ球を刺激して、HCV抗体を産生させます。それが流血中のHCV又はその成分と結合し、更に補体が付着して免疫複合体が形成されます。一方HCVに長年刺激されたBリンパ球のごく一部は、IgG型の免疫グロブリンに結合するIgM型のリウマチ因子を産生するようになります。
最初一個だけの細胞がそれを作り出すのですが、それがクローン的に増殖し寸分違わぬIgM型リウマチ因子ができて血液中に放出されます。血中にはIgG型免疫グロブリンが沢山ありますので、それと結合します。この結合物は温度が低くなると沈殿する特性があり、これが「寒冷グロブリン」の本体です。寒冷グロブリンと免疫複合体は、糸球体に沈着して腎障害を起こします(図6をご覧下さい)。
肝臓くんと腎子さんの言い争い
 肝臓くんと腎子さんが、お互いの非を責め合っていました。腎子は、どう見ても自分が被害者であると云います。「そもそも肝臓がHCVに感染しなければ、免疫複合体も寒冷グロブリンも産生されないのであるから、膜性増殖性腎障害も起こりようがない。とばっちりも良いところである。その上、肝臓にあるKupffer細胞の本務は、流血中に生じる色々なゴミを貪食して、清掃することである。持続性HCV感染によって慢性肝炎や肝硬変が起こるとKupffer細胞が障害を受け、掃除ができなくなる。その結果、血液中の免疫複合体が増加して腎障害がますます起きやすくなってしまう」
肝臓くんと腎子さんが、お互いの非を責め合っていました。腎子は、どう見ても自分が被害者であると云います。「そもそも肝臓がHCVに感染しなければ、免疫複合体も寒冷グロブリンも産生されないのであるから、膜性増殖性腎障害も起こりようがない。とばっちりも良いところである。その上、肝臓にあるKupffer細胞の本務は、流血中に生じる色々なゴミを貪食して、清掃することである。持続性HCV感染によって慢性肝炎や肝硬変が起こるとKupffer細胞が障害を受け、掃除ができなくなる。その結果、血液中の免疫複合体が増加して腎障害がますます起きやすくなってしまう」
しかし、肝臓くんにも言い分があります。「腎子がしっかりしないから、被害を受けることもある」と云うのです。原因の過半数が糖尿病ですが、腎機能が低下して正常の10分の1以下になると血液透析が必要となり、その結果HCVに感染する機会が増えて(図2をご覧下さい)C型肝炎となり肝硬変と肝細胞癌を発症する危険があります。肝臓くんの立場からいえば、確かに腎子さんの被害者となります。
でも、と腎子さんは反駁します。「透析患者では肝障害を表す血清中ALTの値が低いんじゃない?」 実際に、透析患者ではALT値が低いことがよく知られていますが、その原因はよく分かっていません。透析患者では免疫機能が低下するので、免疫機序で起こるHCVの肝障害が起こりにくくなる可能性があります。一方で、免疫低下のためにHCVの増殖が亢進するので、逆の作用もありそうですが。
更に腎子さんは続けます。「インターフェロンの80%は腎臓から排泄されているわけだから、透析患者では薬の効きが、ずいぶん良くなる筈だ」実際にそうなのですが、副作用の頻度と程度も当然高くなります。ポリエチレングリコールに包埋された高分子インターフェロンは全く腎臓から排泄されないので、透析患者では減量が必要です。今回は争点にならなかったのですが、HCV持続感染者が腎移植を受けると面倒なことになります。インターフェロン療法が、移植腎の拒絶反応を促進するからです。また、免疫抑制療法を行うためにHCVが増殖し肝障害が進行します。HCV感染による肝臓と腎臓の障害には、ほかにもいろいろな絡みがありそうです。
激しい舌戦のあとで、腎子さんがしみじみと肝臓くんに云いました。「でもねえ、HCVは少なくとも日本では新規感染がないし、40歳以上で持続感染しているであろう、約100万人の方々も2002年4月から始まった検診で見つけだされて、適切な治療を受けることになるでしょう。その結果、やがてHCVによる腎障害はおろか、肝細胞癌までもなくなってしまう。そうなれば、私たちの腐れ縁も、もうおしまいね」
肝臓くんも勿論、その時が一日も早く到来することを望んでいます。
![]()